シニアにおすすめのジムまとめ|効果的な運動をジム通いで実現しよう!
高齢者の病気のリスク|病気のサインと、予防のためにできること
- 公開日:
- 更新日:

この記事の内容
国立研究開発法人国立長寿医療研究センター理事長
人生100年時代がいずれ来ると言われており、いずれは国民の約半数が100歳まで生きる時代が来るかもしれないと言われています。
ただ長生きするのではなく、健康で活動的な生活をできるだけ長く続けることが大切であり、そのためにはできるだけ病気の予防をすること、病気を早く見つけて、できるだけ早く治療すること、そしてその病気が再発しないようにすることがまず第一。そして高齢になるとからだ全体が弱ってくるフレイル(虚弱)になりやすくなりますので、日頃から栄養や運動に注意を払うとともに歯の健康や社会活動もできるだけ継続することで、健康長寿を達成することができます。今回のコンテンツには具体的な秘訣が書かれています。是非ともこれからの生活に生かしてください。
この記事をおすすめする人 歳をとっても健康に生活したいと思っている方 この記事のポイント
「自分の健康状態を家族に伝えたいが、電話やメールでは言いづらい」という方には、終活アプリ『楽クラライフノート』がおすすめです。 |
歳を重ねるにつれ、免疫力や身体の機能の衰えなどから病気にかかりやすくなります。入院や手術、介護が必要になることを心配する方も多いのではないでしょうか。
まずは病気のリスクについて知ったうえで、できることから予防を始めることが必要です。こちらの記事では、高齢者がかかりやすい病気とその症状、治療方法などを解説し、予防のためにできることをご紹介します。
高齢者の病気のリスクと特徴

高齢になってからかかる病気は、若いころのものと特徴が異なります。症状の違いやリスクを把握しておきましょう。
高齢者を取り巻く病気のリスク
内閣府の「平成28年度版高齢社会白書」(2016年)によると、65歳以上の高齢者の半数近くの人が「ここ数日、病気やけが等で自覚症状がある」と回答しています。また、疾病を有している人の割合を示す有病率も年々高まっており、2025年には、高齢者の7人に1人が何らかの病気に罹っていると予測されています。
免疫機能や体力の低下から病気にかかりやすくなり、一度病気になってしまうと、体力の衰えから回復しづらくなります。病気にかかってしまう前に、まずは適度な運動と栄養管理された食生活を心がけ、健康な身体づくりを始めましょう。
症状の表れ方
高齢者の病気の症状は、非定型的だと言われています。症状がはっきりと出ない場合があるため、自分や家族も気づかず、病気の発見が遅れることがあるのです。年に一度は健康診断を受けて、病気の早期発見を目指しましょう。
高齢者に多い病気
高齢者がかかりやすく、なかでも死亡数が多い病気は以下の4つです。
以下の項目では、これらの病気について、その特徴や治療方法、予防方法をご紹介します。
- 悪性新生物(腫瘍)
- 心疾患
- 脳血管疾患
- 肺炎
(参照:厚生労働省「令和元年人口動態統計の概況」2019年、「2017年人口動態調査」2021年)
悪性新生物(がん)
がんは、だれでもなる可能性がある病気です。がんの種類は一般的に、発生した臓器や組織などによって3つに分類されます。
1. 造血器から発生するがん
血液をつくる脊髄やリンパ節のことを造血器といい、造血器から発生するがんのことです。白血病、悪性リンパ腫、多発性骨髄腫などの種類があります。
2. 上皮細胞から発生するがん
上皮をつくる細胞を上皮細胞といい、上皮細胞から発生するがんのことです。肺がん、乳がん、胃がん、大腸がんなどの種類があります。
3. 非上皮性細胞から発生する肉腫
骨や筋肉などの非上皮性細胞から発生するがんのことです。骨肉腫、脂肪肉腫、血管肉腫などの種類があります。
がんの特徴
国立がん研究センターがん情報サービス(2019年)によると、死亡数が多いがんは、肺がん、大腸がん、胃がん、膵がん、肝がんでした。以下は、主要な種類のがんの特徴をまとめたものです。
肺がん
小細胞肺がん:増殖のスピードが早く、発見したときには転移している可能性が高い。抗がん剤や放射線が効きやすい。
非小細胞肺がん:増殖のスピードが遅く、抗がん剤や放射線が効きにくい。
大腸がん
動物性脂肪やたんぱく質の摂取増など食生活の欧米化によって、近年患者数が急速に増えている。
胃がん
ヘリコバクター・ピロリ菌が原因のひとつ。以前は日本人のがんによる死因の第1位であったが、日本の優れた手術技術と有効な抗がん剤の開発によって、近年治癒率が改善されている傾向にある。
膵がん
直径2cm以下の小さながんでもすぐに周囲への浸潤や転移をともなうため、消化器がんのなかでも極めて予後が悪い。
肝がん
慢性肝炎や肝硬変など慢性の肝臓病によって、肝細胞の破壊と再生を繰り返し、発がんに至る。B型、C型肝炎ウイルスによる肝がんは多かったが、近年の治療法の進歩により、今後肝炎ウイルスによる肝がんは減少することが見こまれているが、肥満の増加を背景とした非ウイルス性肝がんが増加している。
がんの症状
以下は、主要な種類のがんの症状をまとめたものです。
肺がん
咳、痰、血痰、胸の痛み
右側大腸がん
早期:無症状
進行:軽い腹痛、腹部の違和感
左側大腸がん
早期:無症状
進行:便に血が混ざる、腹痛、残便感、便秘と下痢の繰り返し
胃がん
早期:無症状。上腹部の痛みや食欲不振などが表れることも。
進行:体重減少、食欲不振、消化管からの出血による吐血や下血
膵がん
食欲不振、体重減少、上腹部や腰背部の痛み
肝がん
倦怠感、食欲不振、体重減少、黄疸。がんの破裂により腹腔へ出血すると、腹部の激痛と血圧低下
がんの治療
がんへの治療をおこなうにはさまざまな診療と検査が必要であり、多くの時間がかかります。しかし時間をかけてでも、がんの特徴や広がりなどを正確に診断することで、もっとも効果的な治療方針を決めることができるのです。
がんの治療は、医療技術の進歩や研究成果によって日々変化しています。現段階で科学的根拠により証明されている効果的かつ安全性のある治療は、手術、薬物療法、放射線治療の3つです。
また、がんの研究は日進月歩しており、新しい治療方法が見つかることも。そのような研究段階の治療方法を「先進医療」といいます。十分な有効性や安全性が得られていない治療なので、受ける際には注意が必要です。
それぞれの治療は単独でおこなわれるだけでなく、手術と薬物療法、薬物療法と放射線治療などのようにいくつか組みあわせて治療をおこなうこともあります。
1. 手術
がんやがんのある臓器を切除します。がんが早期で見つかった場合、内視鏡を使ってがんを取り除くこともあります。がん細胞がほかの臓器やリンパ節に広がっているのであれば、がんそのものだけでなく、がんができた臓器を大きめに切除して、さらに広がるのを防ぎます。
ほとんどの人が安全に手術を受けることが可能になりましたが、身体や心に大きな負担をかけるため、起こり得る最悪の事態や合併症などのリスクを考慮しておかなければなりません。担当の医師から十分な説明を受け、疑問点をすべて解消し納得したうえで、手術に同意するか否かを判断しましょう。
2. 薬物療法
薬を使ってがんを治したり、進行を遅らせて延命したりします。また、手術前に薬物療法をおこなうことで腫瘍を縮小させ手術しやすくしたり、手術後に薬物療法をおこなうことでがんの再発を防いだりできます。
薬物療法には主に「化学療法」「分子標的療法」「内分泌療法」「免疫療法」の4つの種類があり、それぞれの療法で使われる薬の種類によってがん細胞への攻撃方法が違います。効果や副作用も薬によって違うため、担当の医師や薬剤師から説明をよく聞いて決めることが大切です。
3. 放射線治療
人工的に作り出した放射線を患部にあてることで、がん細胞のDNAに損傷を与えます。がん細胞を絶滅させるだけでなく、骨転移などによる痛みを緩和させることもできます。
放射線治療には2種類あり、身体の外から放射線をあてる外部照射と、放射性物質を体内に投与する内部照射です。放射線の種類や照射方法にはたくさんの種類があり、その治療内容やがんの発生部位によって副作用はさまざまなため、担当の医師と十分に話しあい、体調や通院環境を考慮して治療を進めていきましょう。
4. 先進医療
研究段階の医療の安全性や有効性を明らかにするため、人体を使って研究することを臨床試験といいます。臨床試験のなかでも、厚生労働省から薬・医療機器として承認を受けるためにおこなう試験のことを「治験」といいます。
このような先進医療はだれもが受けられる治療方法ではありません。検討したい場合は担当の医師に相談し、ご自身の症状や体調にあった治療方法が存在するのか、その治療を受けられる施設はあるのか、など細かく判断していく必要があります。
まだ開発途中の医療なため、思わぬ副作用が出たり、あまり効果が得られなかったりします。新しい治療方法によって症状が改善できる可能性がある一方で、悪化してしまう恐れもあることを十分に理解しておきましょう。
がんの予防のためにできること
以下の図は、日本人におけるがんの要因の割合をまとめたものです。
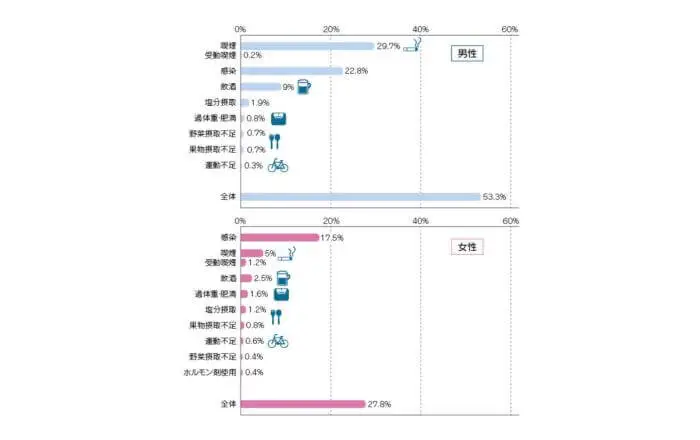
(引用元:国立がん研究センターがん情報サービス「科学的根拠に基づくがん予防」2022年)
男性の53.3%、女性の27.8%が、「喫煙」「飲酒」などといった生活習慣や感染を原因として発症していると考えられています。
がん発症リスクを減らすためには、「禁煙」「節酒」「食生活の改善」「適度な運動」「適正体重の維持」を日ごろの生活から心がけることが大切です。

心疾患
心疾患とは心臓の病気のことで、心臓につながっている血管と心臓そのものの病気に分類されます。血管の病気は主に心筋梗塞や狭心症、大動脈瘤があり、心臓そのものの病気は主に心筋症や心不全、不整脈があります。
心疾患の特徴
厚生労働省の「令和元年人口動態統計(確定数)の概況」(2019年)によると、心疾患のなかで死亡数が多い種類は、心不全、急性心筋梗塞、狭心症、不整脈でした。以下は、主要な種類の心疾患の特徴をまとめたものです。
心不全
心臓のポンプ機能が正常に働かなくなると、心臓から送り出される血液量が減ります。重症化すると全身に血液がまわらなくなり死に至ることも。
急性心筋梗塞
心筋に血液を送る冠動脈の閉塞により、心筋に酸素と栄養がいかなくなり、心筋が壊死に至る。
狭心症
動脈硬化や血管の痙攣により血管が狭くなり、一時的に心臓の筋肉に酸素と栄養がいき渡りにくくなる。
不整脈
心臓の拍動をコントロールする機能の障害によって脈が乱れる。
心疾患の症状
以下は、主要な種類の心疾患の症状をまとめたものです。
心不全
息切れ、動悸、疲れやすくなる、足がむくむ
急性心筋梗塞
激しい胸の痛み、胸の圧迫感、呼吸困難
狭心症
激しい胸の痛み、胸の圧迫感
不整脈
激しい動悸、疲労感、めまい、ふらつき
心疾患の治療
病気の種類によって治療法はさまざまですが、主に薬物療法、カテーテルによる治療、手術の3つの方法があります。
1. 薬物療法
心臓のポンプ機能が正常に働かなくなる心不全になると、体内に水分が蓄積してしまったり、血液の循環が滞ってしまいます。そこで薬物療法では、心臓の負担を減らすために、余分な水分を尿として排出するための利尿薬や血管を広げて血圧を下げる薬、ポンプ機能を強くする強心薬などが使用されます。
急性心筋梗塞、狭心症には、血栓を出来にくくする薬や冠動脈を拡張する薬などが使われます。不整脈には、脈を整える薬が使われますが、心房細動という慢性的に脈の乱れがある病気では、カテーテルで治療をしたり、血を固まりにくくするお薬を使うことがあります。
病気の種類や症状によって処方される薬は違うため、担当の医師と相談し副作用を理解したうえで、指示にしたがって正しく服用しましょう。
2. カテーテルによる治療
足の付け根や手首、ひじなどにある動脈から、カテーテルと呼ばれる直径2mmほどの細い管を心臓の近くまで挿入し、狭くなった冠動脈を広げておこなう治療のことです。
手術よりも痛みが少なく、入院日数が短縮されて経済的負担も軽いことから、現在主流となっている治療法です。
3. 手術
カテーテルによる治療が困難な場合、開胸手術を受けることになります。
心臓は生まれてから死ぬまで動き続けている臓器で、血液を循環させる働きをもちます。そのため心臓にメスを入れてしまうと血液が流れ出てしまい、その働きを止めることになり、生命維持ができなくなります。
そこで、血液の循環を一時的に代行する人工心肺を利用し、心臓自身には血液が流れない状態で手術をおこなうのです。最近では、心臓の動きを止めずに冠動脈をつなぐ手術もできるようになっています。
「心臓手術」と聞くと、生か死かの危険な医療を思い浮かべる方も多いかと思いますが、必ずしも危険なものではなく、安心しておこなわれている手術も多くあります。
心疾患の予防のためにできること
心臓病のなかでもとくに気をつけたいのが、心筋梗塞と狭心症をまとめた「虚血性心疾患」です。
年を重ねるにつれて冠動脈にコレステロールなどが溜まり、動脈硬化が進むと、血管がどんどん狭くなります。狭くなった血管が心臓の筋肉へ十分な血液を運べなくなると心筋虚血となってしまい、虚血性心疾患を患ってしまうのです。
まずは動脈硬化を防ぐために「喫煙」「塩分、糖分、脂肪分の取りすぎ」に注意し、適度な運動と規則正しい生活を心がけることが大切です。また、心筋梗塞は過度な疲労や緊張、暴飲暴食などが引き金になることがあるため、避けるようにしましょう。

脳血管疾患

脳血管疾患とは脳卒中と一過性脳虚血発作のこと。脳の血管が破裂したり詰まったりして、脳に血液が届かなくなり、神経細胞に障害が出ます。
脳血管疾患は引き起こされた原因によって、脳梗塞、脳内出血、くも膜下出血、一過性脳虚血発作の4つに分類されます。
脳血管疾患の特徴
厚生労働省の「令和元年人口動態統計(確定数)の概況」(2019年)によると、脳血管疾患のなかで死亡数が多い種類は、脳梗塞、脳内出血、くも膜下出血でした。以下は、主要な種類の脳血管疾患の特徴をまとめたものです。
脳梗塞
動脈硬化または心臓からの血栓によって血管が詰まり、神経細胞を障害する。
脳内出血
脳動脈が破れ、溢れ出た血液が神経細胞を障害する。
くも膜下出血
脳の表面を覆う主幹脳動脈の一部にできる脳動脈瘤が破裂し、くも膜の内側に出血する。
脳血管疾患の症状
以下は、主要な種類の脳血管疾患の症状をまとめたものです。
脳梗塞
顔や口角が下がる、呂律(ろれつ)がまわらなくなる、片側の手足が麻痺する
脳内出血
急な頭痛、めまい、嘔吐、手足が動きにくくなる
くも膜下出血
激しい頭痛、悪心、意識障害
脳血管疾患の治療
主に薬物療法や点滴をおこなうほか、後遺症がのこった場合は日常生活へもどるためのリハビリをおこないます。
1. 薬物療法
脳梗塞の再発を防ぐ抗血栓薬や、出血を止める止血剤、脳のむくみを改善させる抗脳浮腫薬などがあります。
脳梗塞の場合、発症してから4時間から5時間以内であれば、血栓を溶かして脳血流を再開させるt-PAという薬が使用可能です。この薬を使用すると症状が劇的に改善する見込みがありますが、適切なタイミングを逃してしまうと出血などの合併症で症状が悪化してしまうことがあります。
症状が見られたらすぐに病院で治療を受けることが大切です。5時間をこえていても諦めることなく、できるだけ早く病院に向かいましょう。
2. 手術
【脳梗塞】
カテーテルと呼ばれる直径2mmほどの細い管を血管までとおし、血の塊を取ったり吸引したりして、脳血流を再開させる。
【脳内出血】
出血量が多い場合、脳を圧迫し命に関わる危険性があるため、頭の骨をはずして血の塊を取り除く。
【くも膜下出血】
瘤が破裂して出血しているため、破裂した動脈瘤をクリップなどにより出血を予防する。
脳血管疾患の予防のためにできること
脳卒中が起こりやすい要因として、「高血圧」「糖尿病」「脂質異常症」「不整脈」「喫煙」の5つが挙げられます。当てはまるものがある方は、まずは基本的な予防として規則正しい生活と適度な運動、栄養バランスのとれた食事をおこなうように心がけましょう。
それでも血圧が下がらないなど、効果が見られない場合は、降圧薬や血糖降下薬、脂質低下薬などの薬物療法も考えてみてはいかがでしょうか。脳卒中は発症してしまうと重篤な後遺症がのこる可能性があり、再発症も起こりうる危険な病気です。発症して後悔する前に、生活習慣の見直しから始めましょう。

肺炎

肺のなかにある気管支のさらに先にある肺胞が、細菌やウイルスに感染することで炎症を起こす病気です。薬剤やアレルギーが原因で発症することも。
肺炎の種類は発症の原因によって分かれており、細菌性肺炎やウイルス性肺炎、誤嚥性肺炎などがあります。
肺炎の症状
激しい咳や息切れ、呼吸をするときに「ゼーゼー」といった音がすることも。基本的に風邪と似た症状ですが、重症化してくると呼吸困難になって酸素吸入や入院が必要になる場合があります。
高熱や激しい咳、痰の症状が1週間程度続く場合は医療機関を受診しましょう。高齢者の方はこういった症状が出にくいことがあるため、重症化する前に、体調に異変を感じたらすぐに受診したり、担当の医師の方に一度相談してみたりするとよいかもしれません。
肺炎の治療
基本的に細菌やウイルスへの薬物療法で治療します。また、発熱や咳などをおさえる薬で対症療法をおこないます。重症の場合は入院し、状態が安定するまで様子を見ることも。
糖尿病などの慢性疾患を患っている方は、肺炎によって病状が悪化してしまうことがあるため、担当の医師と相談しながら、投与する薬の種類を吟味する必要があります。
肺炎の予防のためにできること
手洗いうがいを徹底し、細菌やウイルスの感染を予防することが大切です。また、インフルエンザや肺炎のワクチンを接種することも予防につながります。
シニアが健康的な生活を送るためにできること

シニアが健康的な生活をおくるためにできることとして、自身で気をつけられることはたくさんあります。ここでは、その代表として3つ紹介していきます。
運動習慣や睡眠など規則正しい生活をする
睡眠は6時間〜8時間以上は取るようにし、週に1回以上は適度な運動習慣を設けましょう。朝起きてからの散歩やラジオ体操などをおこなう習慣を身につけると、健康的な生活に近づけることができます。

バランスのよい食事を摂る
食事は3食しっかりと摂り、バランスのよい食事を心がけましょう。一汁三菜を準備し、野菜と肉や魚など種類豊富に食べるのがおすすめです。間食はたまにするくらいにし、肥満にならないように注意が必要です。

定期検診を受ける
健康的な生活をおくるために、定期検診を受けるようにしましょう。体調もよく、とくにどこも悪くないと思っていても、体内で病気が進んでいる場合もあります。3か月に1回や半年に1回など、時期を決めて定期的に体に異常がないか診てもらうのがおすすめです。病気が見つかったとしても、早期であれば治る可能性も高くなります。
まとめ
高齢者になるとさまざまな病気のリスクに直面します。症状に気がつきづらかったり、容態が急変しやすかったりといった特徴も見られるようになるので、まずは健康診断を定期的に受けて、自分の身体の様子を把握しましょう。
「持病の情報や終末期医療の希望を家族に伝えておきたいが、なかなか話せない」という方には、終活アプリ『楽クラライフノート』がおすすめです。治療中の病気やお薬情報などをアプリの記入項目に沿って登録し、いつでも書き換え可能。登録した情報は、伝えておきたい家族に共有できます。
『楽クラライフノート』をご利用いただいている方に、おすすめ情報をお届け。自身の現状や思いを登録したり資産・家計管理をしたりするなかで、「専門知識を持ったプロの方に相談してみたい」など自分の終活がうまくできているのか不安な方もいらっしゃるのではないでしょうか。『楽クラライフノート お金と終活の情報サイト』から、アプリ会員様限定で専門家への無料相談の申し込みが可能です。
また、お得な優待も揃えておりますのでぜひご活用ください。
『楽クラライフノート』をご利用いただいている方に、おすすめ情報をお届け。自身の現状や思いを登録したり資産・家計管理をしたりするなかで、「専門知識を持ったプロの方に相談してみたい」など自分の終活がうまくできているのか不安な方もいらっしゃるのではないでしょうか。『楽クラライフノート お金と終活の情報サイト』から、アプリ会員様限定で専門家への無料相談の申し込みが可能です。
また、お得な優待も揃えておりますのでぜひご活用ください。